Tiroid Bezi Hastalıkları
Tiroid bezi kelebek şeklinde olup boynun alt kısmında, larinksin (gırtlak) altında yer alan endokrin bezidir. Tiroid bezi tiroksin (T-4) ve triiyodotironin (T-3) hormonlarının üretiminden sorumludur. Bu hormonlar vücudun metabolizma hızını, büyümesini ve gelişimini düzenler.
Tiroid bezi hastalıkları temelde iki gruba ayrılmakta olup birincisi tiroidin hormon hastalıklarıdır. Hormon üretiminde bozukluktan kaynaklanmakta olup hormon fazlalığı ya da azlığından oluşur. İkincisi ise tiroidin yapısal hastalıklarıdır. Burada ise yapısal bozulma görülmektedir. Tiroid bezinde nodüller oluşması ya da tiroid bezinin iltihaplanması anlamına gelir. İyot fazlalığı, iyot eksikliği, tiroid nodülleri ve otoimmün hastalıklar tiroid iltihabı açısından risk faktörüne sahiptir. Üretim ise normal ya da anormal olabilir.

Tiroid İltihabı Belirtileri

- Boyunda ağrı
- Ses kısıklığı
- Yutkunma güçlüğüi boğazda sıkıntı ve takılma hissi
- Nefes darlığı
- Unutkanlık
- Bulantı
- İshal ve kabızlık
- Aşırı sinirlilik hali
- Ani öfke patlamaları
- Gözlerin ileri doğru çıkması (egzoftalmus)
- Adet düzensizliği
- Depresyon
- Çabuk yorulma, adale krampları
- Ani kilo kaybı
- Ani kilo artışı
- Çarpıntı
- Sıcak basması ya da soğukta çabuk üşüme
- Tırnaklarda lekelenme, incelme, kırılma
- Saçlarda incelme ya da kalınlaşma
Tiroid bezi iltihabı veya diğer bazı tiroid bezi hastalıklarının tedavisinde genellikle ilaç ve beslenme (iyot içeren gıdalar açısından) tedavisi önerilir. Tedavi planı da hastalara göre düzenlenmektedir. Bazı durumlarda tiroid hastalıkları için cerrahi işlem yapılabilmektedir. Cerrahi işlen gereken durumlar özellikle;
Hipertiroidi hastalığı ilaç ya da radyoaktif iyotla kontrol edilemeyen ya da edilemeyeceği düşünülen hastalar
Tiroid kanseri olduğu iğne biyopsisi belirlenen hastalar
İyi huylu olduğu düşünülen fakat tiroid bezinin giderek büyüdüğü ya da boyunda baskı belirtileri yaptığı hastalar
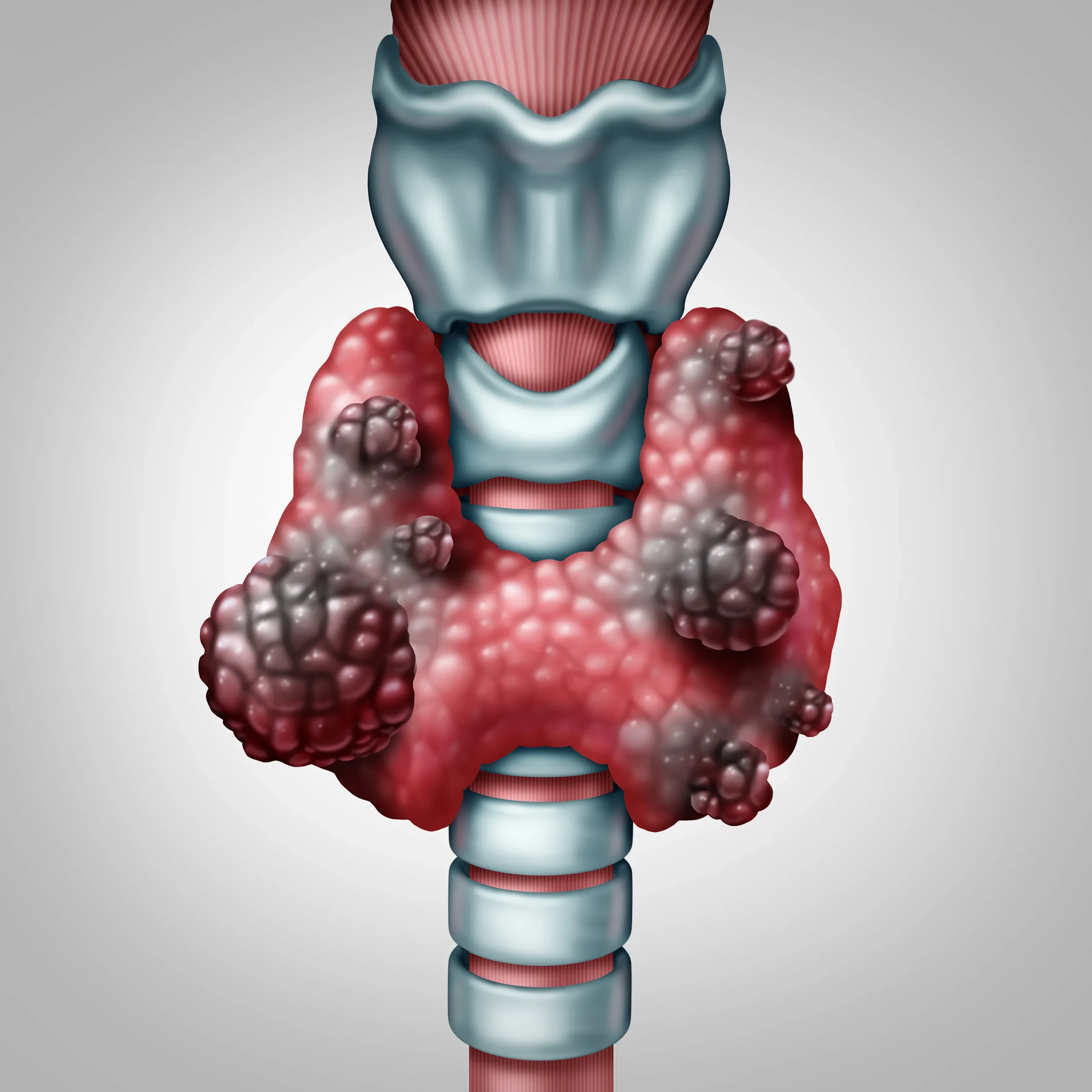
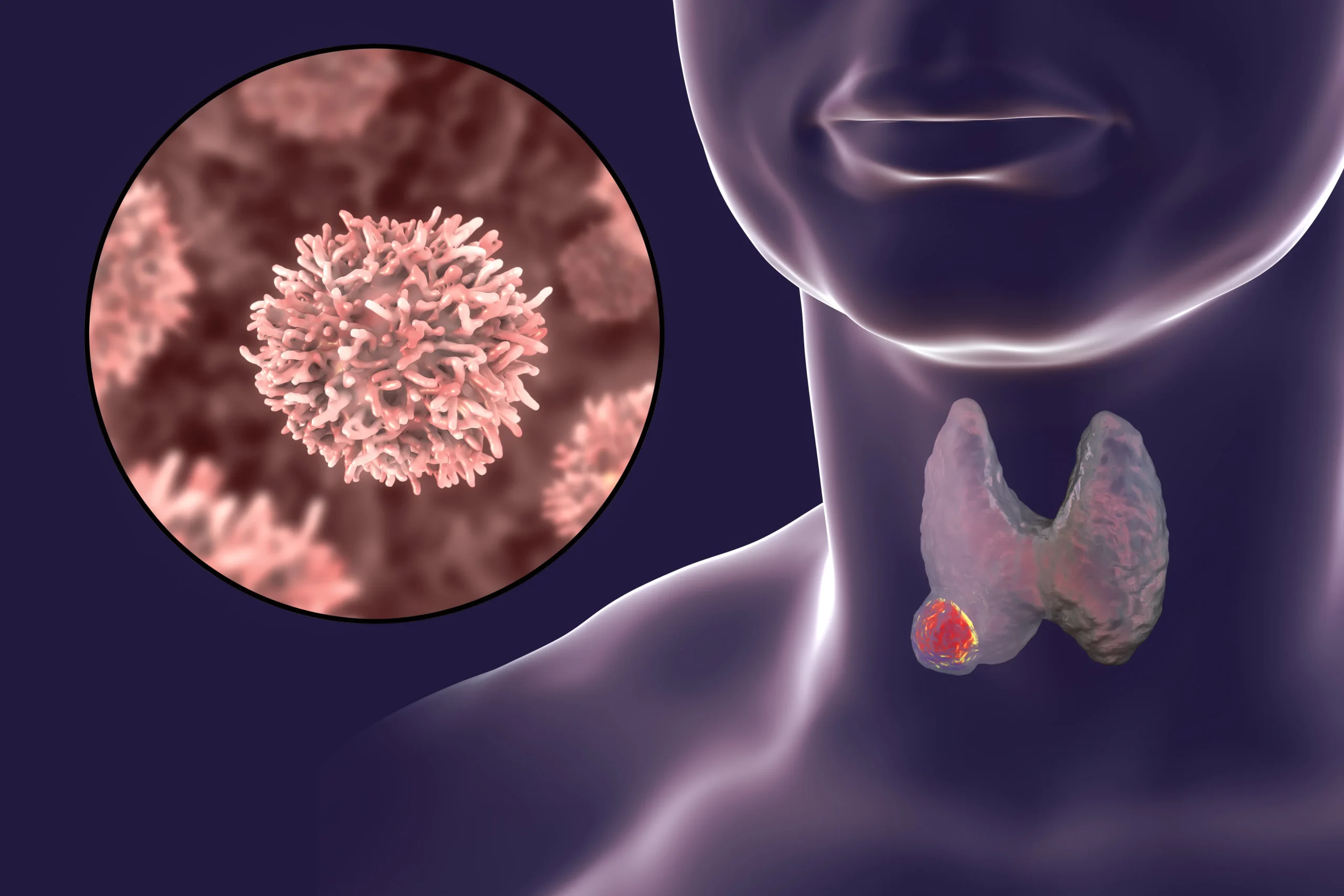
Tiroid kanseri, tiroid bezindeki normal tiroid hücrelerinin, anormal hücrelere dönüşüp kontrol dışı büyümeleri ile ortaya çıkan tiroid bezi tümörleridir. Tiroid kanserleri tiroid nodüllerinden köken alan tümörlerdir. Endokrin sisteminin bir parçası olan ve birçok hormonun salgılanmasını sağlayan tiroid hormonunda meydana tümörlü hücreler kansere dönüşerek vücuda olası zararlar verir. Kadınlarda daha sık görülür.
Genellikle boyundaki (tiroid bezinde ortaya çıkan) şişlikle kendini gösteren tiroid kanseri, bazı vakalarda herhangi bir belirti göstermeyebilir. Tiroid kanseri genellikle tiroid bezinde büyüme, ses kısıklığı, öksürük ve nefes almada zorluk gibi belirtilerle kendini gösterir. Erken teşhis edildiği takdirde tedavide başarı oranı en yüksek olan kanser türleri arasında olup belirti göstermeyen tiroid kanserleri genelde doktorun elle muayenesi sırasında veya başka bir sebeple yapılan görüntüleme tetkikleri ile tesadüfen saptanabilir. Tanısında gecikilmiş tiroid kanseri metastaz yapıp diğer organlara yayılabilir.
Tiroid Kanseri Nedenleri
- Genetik faktör (ailesel)
- Cinsiyet (Kadınlarda daha yaygın görülür)
- Yüksek düzeyde radyasyona maruz kalma
- Özellikle baş ve boyun kanserlerinde uygulanan radyoterapiler
- Hücresel düzeyde meydana gelen çeşitli mutasyonlar
- İyot eksikliği
- Zehirli guatr
- Obezite
Tiroid Kanseri Belirtileri
- Boyunda lenf düğümlerinde şişlik
- Ses kısıklığı veya seste değişiklik
- Yutma güçlüğü
- Nefes almada zorluk
- Yorgunluk ve halsizlik
- Agresiflik
- Mide bulantısı ve kusma
- İshal
- İştah ve kilo kaybı
- Yüzde kızarıklık
- Kemik ağrıları
Tiroid kanseri Tanısı Nasıl Konulur
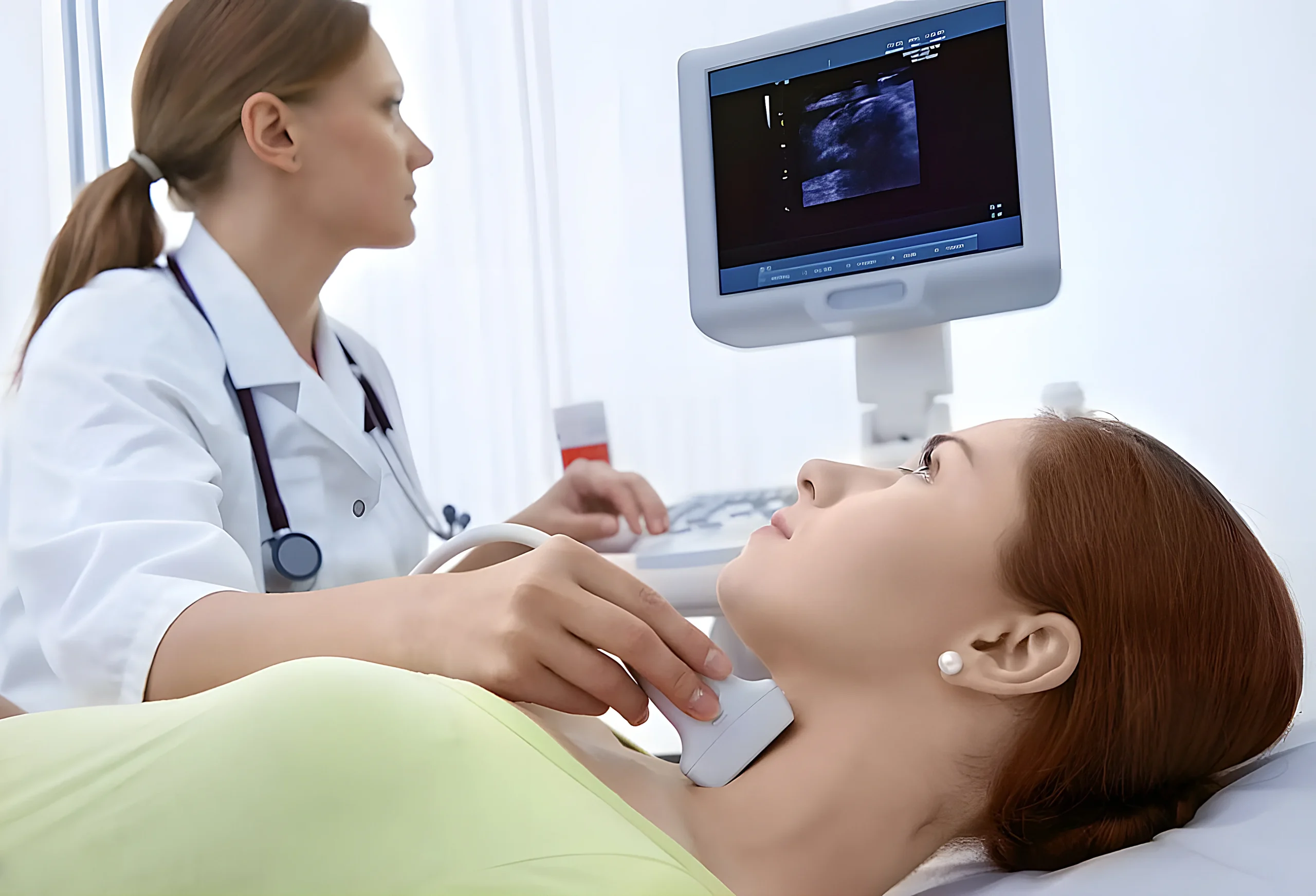
Tiroid kanseri teşhisinde en önemli inceleme hekimin yapacağı fizik muayene ile tiroid bezine yönelik yapılan ultrasonografidir. Ultrasonografide tiroid nodülü saptanırsa ve nodül, kanser yönünden şüpheli özellikler taşıyorsa öncelikle nükleer tıpta tiroid sintigrafisi yöntemi nodülün yapısı, malign özellik taşıyıp taşımadığı gösterilir eğer malignite şüphesi varsa ince iğne aspirasyon biyopsisi yapılır. Tiroid ince iğne aspirasyon biyopsisi, tüm dünyada tiroid kanseri tanısı koymada altın standart yöntemdir. Biyopsi sonucu elde edilen örneğin sitoloji uzmanı tarafından değerlendirilmesi sonucu tiroid kanseri yönünden şüpheli gelmesi durumunda kesin tanı, ameliyatla alınan tiroid dokusunun patoloji uzmanı tarafından incelemesi ile konur.
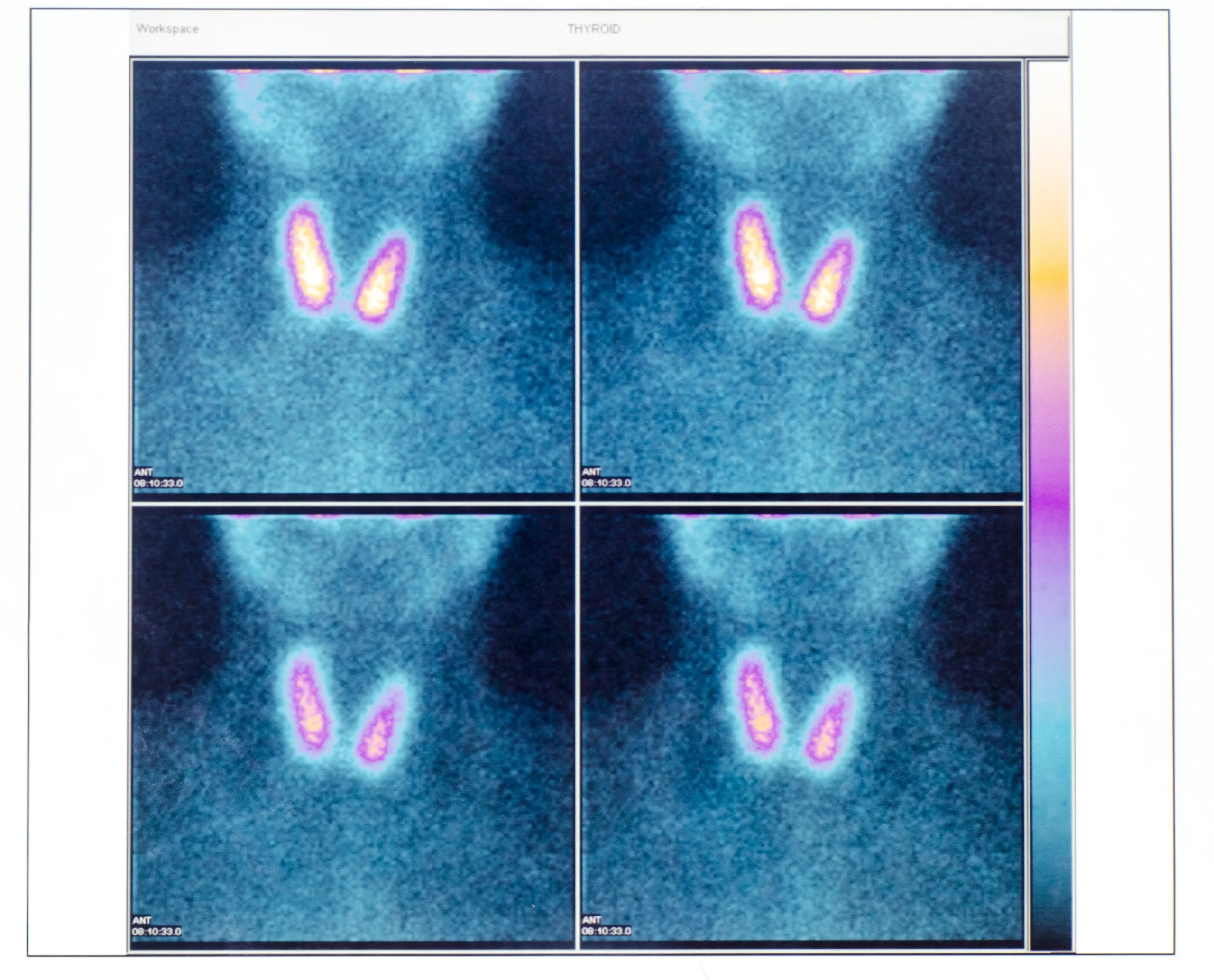
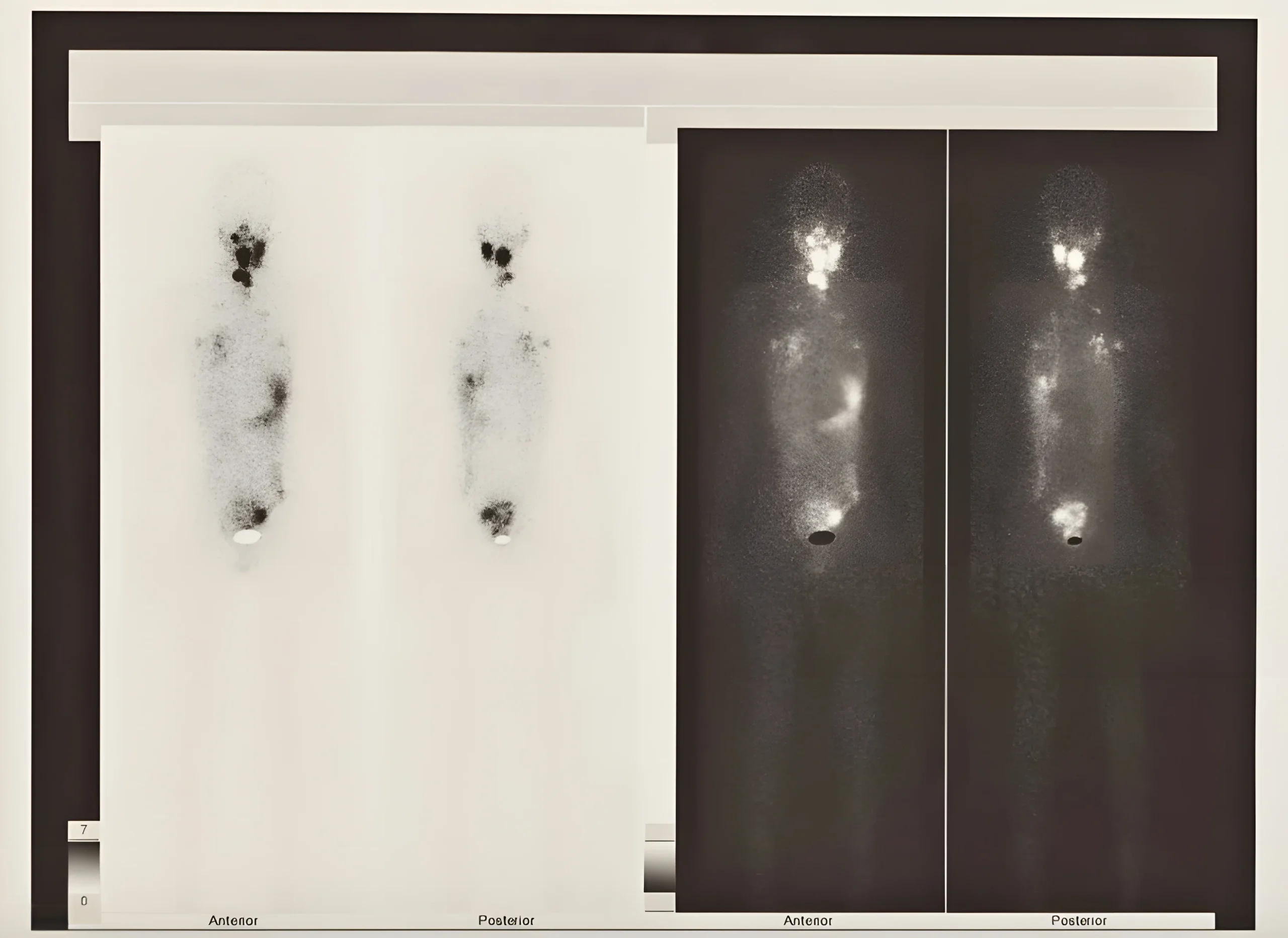
Tiroid Sintigrafisi
Tiroit dokusunun varlığı, büyüklüğü, şekli, yeri, fonksiyonu, mevcut ise içerisinde yer alan nodüllerin fonksiyonel durumunun belirlenmesi amacıyla uygulanan bir görüntüleme yöntemidir. Teknesyum 99m perteknetat, İyot-123 ve İyot-131 görüntüleme amacıyla kullanılan radyonüklidlerdir. Tiroid sintigrafisi ile eş zamanlı tiroid ve boyun ultrasonografisi yapılıp birlikte değerlendirilmesi daha doğru tanı ve hastalık takibi sağlayacaktır. Gerekli ise tiroid sintigrafisi öncesi veya sonrasında tiroid tutulum (uptake) testi de yapılmalıdır.
Tiroid Sintigrafisi Hangi Hastalarda ve Durumlarda Uygulanmalıdır?
- Nodüler ve diffüz (yaygın) guatr
- Ektopik (boyun dışı yerleşimli) tiroit dokusu
- Retrosternal guatr
- Agenezi, hemiagenezi (tiroit bezinin tamamının veya bir kısmının doğumsal gelişmemiş olması durumu)
- Cerrahi sonrası kalan tiroit dokusunun değerlendirilmesi
- Tiroid kanserine ait metastatik boyun ve üst göğüs kitlelerinin incelenmesi
- Tiroit nodüllerinin fonksiyonel durumunun değerlendirilmesi
- Tirotoksikoz ayırıcı tanısı (yaygın veya nodüler toksik guatr, tiroid iltihabı ve dışarıdan tiroit hormon alımı)
- Tiroid iltihabı tanı ve takibi
- Hipotiroidi (doğumsal veya edinsel tiroid hormon eksikliği)

Hasta Hazırlığı
- Gebelik sorgulanır. (Gebelikte kesin kontraendikedir)
- Emziren hastalar tetkiki yaptırmak zorunda kalırsa, tetkik sonrası belli bir süre emzirmemesi önerilir (bu süre Tc-99m perteknetat için 12 saat, I-131 için 3 hafta, I-123 için 2-3 gündür)
- Tiroit bezinde aktivite tutulumunu etkileyen ilaçları kullanıp kullanmadığı sorulur. Bu ilaçların test öncesi uygun sürelerde kesilmesi gereklidir.
- Tc-99m perteknetat tiroit sintigrafisinde diyet kısıtlaması yoktur.
- I-131 ve I-123 tiroit sintigrafisinde ise, düşük iyotlu diyet uygulanır.
- Ayrıca, emilimin etkilenmemesi için radyoiyot alımından en az 4 saat önce ve 1 saat sonra katı gıda yenmemesi gerektiği, su içebileceği söylenir.
- Sintigrafik inceleme, mutlaka biyopsi uygulamasından önce yapılmalıdır. Eğer biyopsi yapılmışsa, yara iyileşmesi süresince (1-2 hafta) beklenmelidir.
Tiroid Kanseri Tedavisi
Tedavideki başarı oranı yüksek olan tiroid kanserinin tedavisinde öncelikle ameliyat ve ardından radyoaktif iyot tedavisi (atom tedavisi), hormon tedavisi ve kemoterapi gibi tedavi yöntemler kullanılır.
Tiroid kanserinin birincil tedavisi, ameliyatla tiroid bezinin genellikle tamamının çıkarılmasıdır. Boyundaki lenf bezlerine hastalık yayılımı varsa bunların da cerrahi yolla çıkarılması gerekir. Ameliyat sonrasında, bazı tiroid kanser türlerinde radyoaktif iyot tedavisi (atom tedavisi) adı verilen ek bir tedaviye gerek duyulur.

Radyoaktif İyot Tedavisi (Atom Tedavisi)
Bu tedaviye gereksinim kararı, patoloji sonucu ve hastalığın tekrarlama riskine göre nükleer tıp hekimi tarafından verilir. Genellikle, atom tedavisinden belli bir süre önce tiroid replasman tedavisini kesip özel bir diyet yapmak gerekmektedir. Tedavi, etrafa radyasyon yayma olasılığı nedeni ile radyasyondan korunma kurallarına uygun şekilde, radyasyonu geçirmeyen (kurşun kaplamalı) bir ortamda verilir ve tedaviden sonra soza bağlı olarak hastanın birkaç gün özel odada yatırılması gerekebilir ve çevresindekilerin etkilenmesini önlemek amacıyla bir süre radyasyondan korunma tedbirlerinin alınması gerekir.
Tiroid ameliyatından sonra ömür boyu, hem vücudun tiroid hormonu ihtiyacını karşılamak hem de hastalığın tekrar etmesini önlemek amacıyla ağızdan tiroid hormonu tedavisi verilmektedir. Bunların dışında, tiroid kanseri izleminde radyoterapi ve kemoterapi gibi başka tedavilere nadir de olsa ihtiyaç duyulmaktadır.
Tiroid Kanserinde RADYOAKTİF İYOT (İYOT-131) Tedavisi
Radyoaktif iyot (RAI), özellikle papiller ve foliküler alt türleri olmak üzere iyi diferansiye tiroid kanserlerinde kullanılan bir tedavidir. Tiroid bezinin tiroid hormonu üretmesi sürecindeki ilk basamak, dolaşımdan tiroid hücrelerine iyot alınmasıdır. İyot, tiroid hormonlarının üretiminde kullanılan önemli elementlerden biridir. İyot radyoaktif hale getirilerek (I-131 formunda), kan dolaşımından iyodu tutan kanserli hücrelere girer ve hücreleri öldürür.
Bu tedavi hangi amaçlar için kullanılır?
RAI için en yaygın kullanım alanı, tiroid cerrahisi (total/totale yakın tiroidektomi) sonrası kalan (remnant) küçük miktardaki normal tiroid dokusunun yok edilmesi (ablasyon) işlemidir. RAI tedavisinin bu kullanımı remnant ablasyon (kalan dokunun yok edilmesi) olarak isimlendirilir.
Bazı tiroid kanseri hücreleri iyodu alabilir, bu onların iyot ilgilerinin olduğu anlamına gelir. Eğer cerrahi sonrası herhangi bir tiroid kanseri hücresi kaldıysa veya tiroid kanseri tekrarladı ve hücreler iyot konsantre etme yeteneğine sahip ise RAI bu hücreleri öldürerek bir tedavi işlevi görebilir.
RAI tedavisinin uygulamadan 7-10 gün sonra gerçekleştirilen ve tedavi sonrası tüm vücut tarama olarak bilinen bir takip programı vardır, bu sayede tedavi ekibiniz RAI ile hedeflenmiş kalıntı tiroid dokusunu görebilir ve diğer görüntüleme yöntemleri ile belirlenemeyen ancak I-131 alan kalmış kanser hücresi olup olmadığını tespit edebilir.
RAI tedavisi ayrıca inatçı, tekrarlayan veya metastatik (tiroid dokusu dışında lenf düğümlerine veya vücudun diğer bölümlerine de yayılan kanser) tiroid kanserlerinde de tekrarlanabilir.
RAI tedavisinin potansiyel faydaları düşünüldüğünde tiroid kanseri olan tüm hastalar bu tedaviyi almalı gibi görünebilir. Ancak RAI değerlendirilmesinde olası yan etkiler de göz önüne alınmalıdır. Ek olarak daha büyük, agresif veya cerrahi sonrası geride kalan tümör dokusu olan hastalarda RAI tedavisinin sağ kalıma faydalı etkileri gösterilmiştir.
Radyoaktif İyot Tedavisi
İçin Hazırlık
I-131 hap formunda olsa da bir ön hazırlık olmaksızın ilacı alamazsınız. Sizi I-131 tedavisine hazırlamak ve tedavinin etkinliğini en üst düzeye çıkarmak için yapılması gereken iki adım vardır.
Birincisi, vücudunuzdaki iyodu tüketmek amacıyla 1-2 haftalığına iyottan fakir beslenmelisiniz. Yediğimiz birçok besinde iyot bulunur. Bu diyet sayesinde tiroid hücreleriniz iyoda aç hale gelecek ve aldıkları I-131 miktarının artmasına yardımcı olacaksınız.
İkincisi, kandaki TSH (tiroid uyarıcı hormon) seviyesi yüksek olmalıdır. Kan TSH seviyesini yükseltmenin iki yolu vardır ve sağlık ekibiniz size kullanacakları yöntem ile ilgili tavsiyelerde bulunacaktır. Size en uygun olan yöntem doktorunuz tarafından belirlenecektir.
Nükleer tıp doktorunuz tarafından planlanan tüm hazırlıklar yapıldıktan sonra ağızdan I-131 tedavi hapı alacaksınız. I-131’i aldıktan sonra eve gönderilebilir veya alınan doza bağlı hastanede birkaç gün kalabilirsiniz. I-131’in vücudunuzda nerede bulunduğunu gösteren “tedavi sonrası tarama” olarak da bilinen bir diğer tam vücut taraması için 7 ila 10 gün sonra nükleer tıp bölümüne tekrar başvurmanız istenecektir. Bu tarama aynı zamanda, varsa, ilk vücut taramasında görülmeyen yeni tiroid kanseri bölgelerini de belirleyebilir.
Tedavi Prosedürü
Tedavi Sonrası Güvenlik
I-131 birkaç haftaya kadar vücutta kalır ve tiroid dokusunun almadığı miktar tedaviyi izleyen ilk 1-2 günde idrar, dışkı, tükürük ve ter ile atılır. I-131’in radyoaktivitesi çevrenizdeki kişiler için endişe verici olabileceğinden tedavi sonrası bir takım radyasyon güvenlik önlemleri uygulamanız gerekebilir. Nükleer tıp bölümünde radyasyon güvenlik personeli ve nükleer tıp doktorunuz size ayrıntılı önlemleri önerecektir. Bireysel durumunuz nedeniyle önerilerden herhangi birine uyamayacaksanız bunu tedavi ekibiniz ile konuşun. İşe veya okula dönüş için uygun zaman nedir, halka açık yerlere ne zaman çıkabilirsiniz veya uzun yolculuklar ne zaman güvenlidir gibi soruların cevaplarını onlara danışın. Tedaviden aldığınız radyasyon 2 aya kadar havaalanlarında veya diğer güvenlik noktalarında dedektörler tarafından tespit edilebilir. Bu zaman aralığında seyahat etmeniz gerekirse sağlık ekibiniz ile görüşüp rapor almanız gerekebilir.




